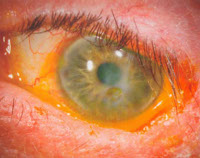
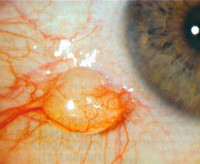
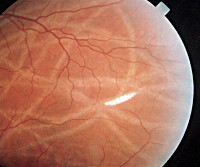
Кератопатия
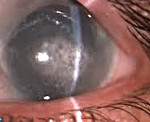
Кератопатия – это группа гетерогенных заболеваний роговицы, которые приводят к развитию схожей клинической картины. Вне зависимости от формы общими проявлениями патологии являются гиперемия, ощущение инородного тела или песка в глазах, светобоязнь, болевой синдром. Для установления диагноза необходимо собрать анамнестические данные, провести внешний осмотр и биомикроскопию при помощи щелевой лампы. Лечение включает в себя этиотропную (в зависимости от формы заболевания) и патогенетическую терапию (увлажнение роговицы препаратами искусственной слезы, наложение давящей повязки).
Общие сведения
Кератопатия представляет собой группу заболеваний приобретенного или врожденного генеза, которые сопровождаются нарушением целостности поверхностных слоев роговицы. Афакическая, псевдоафакическая, кордароновая и нейротрофическая кератопатии наиболее часто развиваются в пожилом возрасте, что обусловлено органическими изменениями органа зрения. Липоидное поражение эпителиоцитов роговой оболочки носит наследственный характер и проявляется в пубертатном периоде. Другие формы кератопатии в офтальмологии одинаково часто встречаются среди всех возрастных категорий. Мужской пол более предрасположен к развитию данной патологии. В случае врожденных форм кондукторами заболевания являются женщины.
Причины кератопатии
Прослеживается четкая связь между этиологией кератопатии и ее клинической формой. Наиболее распространенной причиной возникновения нитевидной формы заболевания является синдром сухого глаза, часто сочетающийся с аутоиммунной патологией (синдром Шегрена). В роли провоцирующих факторов также могут выступать кератоконъюнктивит, рецидивирующие эрозии роговицы, наложение моно- или бинокулярной повязки в послеоперационном периоде. В редких случаях патология развивается на фоне перенесенной нейротрофической или хронической буллезной формы. Экспозиционная кератопатия возникает вследствие пересыхания постоянно открытой роговой оболочки. Данное состояние наблюдается при параличе лицевого нерва, эктропионе, ночном лагофтальме или после блефаропластики.
Вирус простого герпеса, инсульт, осложнения после оперативного вмешательства на тройничном нерве, доброкачественные или злокачественные новообразования приводят к нарушению иннервации и трофики роговицы. В свою очередь, действие высоких температур или ультрафиолетовое излучение является триггером развития термической или ультрафиолетовой кератопатии. Наиболее распространенные причины лентовидной формы – хронический увеит, интерстициальное воспаление роговой оболочки, глаукома. Реже патология возникает на фоне гиперкальциемии, подагры или хронической ртутной интоксикации.
Афакическая или псевдоафакическая буллезная кератопатия являются следствием комбинации таких факторов, как повреждение эндотелия (первичная дистрофия Фукса), внутриглазной отек, трение стекловидного тела или искусственного хрусталика о роговую оболочку. Как правило, заболевание развивается после факоэмульсификации, имплантации искусственной оптической линзы или оперативного вмешательства по поводу глаукомы. Липоидная форма чаще имеет наследственное происхождение или связана с приобретенным нарушением липидного обмена. Лекарственно-индуцированной патологией является только повреждение роговицы вследствие продолжительного приема Кордарона. Этиология развития поверхностной точечной кератопатии Тайгесона не установлена.
Симптомы кератопатии
С клинической точки зрения выделяют нитевидную, экспозиционную, нейротрофическую, лентовидную, афакическую, псевдоафакическую, кордароновую, липоидную, термическую, ультрафиолетовую формы и поверхностную точечную кератопатию Тайгесона. Общими симптомами для всех вариантов являются гиперемия глаз, ощущение инородного тела, светобоязнь и боль в глазах разной интенсивности. Специфический признак – помутнение роговицы, которое пациенты выявляют самостоятельно. Степень снижения остроты зрения зависит от выраженности бельма и отека. Отечность роговой оболочки чаще развивается после травмы.
Для экспозиционной кератопатии характерно усиление клинических проявлений в утреннее время и их снижение в течение дня. При нейротрофическом происхождении к основной симптоматике присоединяются отек век и потеря чувствительности роговицы. Клиника повреждений роговой оболочки при воздействии высокой температуры или ультрафиолетового излучения сходна. Классические проявления дополняются слезотечением, снижением остроты зрения, появлением «тумана» или «пелены» перед глазами. Ранним признаком болезни является ощущение рези или жжения глаз. Выраженность симптомов нарастает спустя 6-12 часов после действия этиологического фактора.
Поверхностная точечная кератопатия Тайгесона представляет собой двухстороннее поражение глаз, характеризующееся хроническим течением с этапами обострений и ремиссий. Острота зрения снижается незначительно. Особенностью афакической буллезной формы является отечность роговицы в зоне удаления хрусталика. Как правило, патология развивается после оперативного вмешательства по поводу катаракты. Бессимптомное течение наблюдается только при лентовидной кератопатии. Выраженность клинических проявлений кордароновой формы зависит от длительности приема и дозировки препарата. Применение Кордарона или Амиодарона в течение 6 месяцев в стандартной дозе провоцирует развитие кератопатии в среднем у 85% пациентов.
Диагностика кератопатии
Основными методами диагностики кератопатии являются наружный осмотр глаз и биомикроскопия с использованием щелевой лампы. Дополнительно проводятся визометрия, офтальмоскопия и тонометрия. Наружный осмотр при нитевидной кератопатии позволяет выявить короткие образования, состоящие из эпителиоцитов и слизи. Данные структуры напоминают нити, которые крепятся к передней поверхности роговицы. Для лучшей визуализации применяется окрашивание флуоресцеином, поскольку нитевидные элементы способны накапливать данный краситель. При помощи биомикроскопии можно обнаружить инъекцию конъюнктивы и поверхностный точечный кератит. Последний также определяется при термическом или ультрафиолетовом повреждении роговицы.
При экспозиционной кератопатии необходимо оценить функцию смыкания глаз. У большинства пациентов выявляется деформация век или патология лицевого нерва. Биомикроскопия позволяет подтвердить вторичный кератит в нижних отделах роговицы. При нейротрофическом поражении роговой оболочки дефекты эпителия хорошо окрашиваются флуоресцеином. Язвенные дефекты чаще имеют овальную форму с серыми возвышенными краями. Если не удается установить этиологию заболевания, необходимо провести МРТ головного мозга на предмет инсульта или опухолевого образования. При кератопатии Тайгесона результаты биомикроскопии неоднозначны. В центральных отделах обнаруживаются помутнения роговицы серо-белого цвета, которые чаще имеют неправильную форму, возвышенные края и не окрашиваются синтетическими красителями.
Лентовидная форма заболевания характеризуется образованием в зоне пальпебральной щели на уровне передней пограничной мембраны кальцинатов в виде бляшек пористой структуры. Для установления этиологии необходимо определить уровень кальция и мочевой кислоты в крови. При буллезной кератопатии следует оценить состояние роговицы на предмет дефектов поверхностного слоя. Методом ангиографии с флуоресцеином можно выявить кистозный отек макулы. При помощи тонометрии необходимо установить степень повышения внутриглазного давления. Липоидная и кордароновая кератопатия сопровождаются появлением патологических включений в эпителиоцитах, что обусловлено накоплением продуктов метаболизма медикамента или липидного обмена. Их наличие можно подтвердить при помощи электронной микроскопии. Всем пациентам нужно определить остроту зрения путем визиометрии и оценить состояние глазного дна методом офтальмоскопии.
Лечение кератопатии
При всех формах кератопатии лечебные мероприятия следует начинать с этиотропной терапии основного заболевания. Патогенетическое лечение сводится к увлажнению роговицы (при отсутствии дефектов) препаратами искусственной слезы и увлажняющими мазями. При нитевидной кератопатии показано удаление патологических образований под регионарной анестезией. При лентовидной форме нужно провести снятие бляшки с последующим использованием антибиотиков. Повреждение роговой оболочки вследствие высыхания требует наложения специальной повязки, которая будет удерживать веки в закрытом состоянии до момента устранения основного заболевания (эктропион, лагофтальм).
Тактика лечения нейротрофической кератопатии зависит от результатов биомикроскопии. При выявлении точечных повреждений рекомендовано использование препаратов искусственной слезы. Небольшой дефект можно устранить при помощи местного применения эритромициновой мази и давящей повязки на 24 часа. Далее мазь используют 3-4 раза в день в течение 4 дней. При обнаружении инфицированной язвы роговицы необходимо назначить антибактериальную терапию на фоне мидриатиков. Лечение повреждений роговицы термического или ультрафиолетового происхождения включает в себя местное использование М-холиноблокаторов, симпатомиметиков и антибактериальной мази, а также повязки на 24 часа. При выраженном болевом синдроме показан пероральный прием анальгетиков.
Средняя и тяжелая форма кератопатии Тайгесона является показанием к назначению топических глюкокортикостероидов или применению терапевтических контактных линз. При буллезном поражении роговицы рекомендованы капли хлорида натрия для купирования отека и противоглаукомные препараты при повышении ВГД. Прогрессирующее снижение остроты зрения требует трансплантации роговицы.
Прогноз и профилактика кератопатии
Специфических мер по профилактике кератопатии не разработано. Пациентам рекомендуется следить за гигиеной глаз. При продолжительной зрительной нагрузке следует использовать специальные средства для увлажнения роговицы, делать гимнастику и кратковременные перерывы. Пациентам с генетической предрасположенностью или при приеме Кордарона на протяжении 6 месяцев необходимо 2 раза в год проходить обследование у офтальмолога.
При своевременном лечении прогноз при кератопатии для жизни и трудоспособности благоприятный. Прогрессирование патологии может быть причиной полной утраты зрения, что приводит к инвалидизации пациента.
| Процедуры и операции | Средняя цена |
| Офтальмология / Консультации в офтальмологии | от 50 р. 1594 адреса |
| Офтальмология / Диагностика в офтальмологии / Измерение внутриглазного давления | от 50 р. 1218 адресов |
| Офтальмология / Диагностика в офтальмологии / Осмотр структур глаза | от 50 р. 1194 адреса |
| Офтальмология / Диагностика в офтальмологии / Осмотр структур глаза | от 140 р. 532 адреса |
| Офтальмология / Диагностика в офтальмологии / Офтальмологические тесты | от 96 р. 288 адресов |
| Неврология / Диагностика в неврологии / МРТ в неврологии | от 600 р. 934 адреса |
| Офтальмология / Консультации в офтальмологии | от 1000 р. 47 адресов |
| Офтальмология / Диагностика в офтальмологии / Офтальмологические тесты | от 100 р. 36 адресов |
| Офтальмология / Лазерная хирургия глаза / Лазерное лечение патологии роговицы | 44900 р. 5 адресов |
| Офтальмология / Лазерная хирургия глаза / Лазерное лечение патологии роговицы | 44900 р. 5 адресов |
Комментарии к статье
Вы можете поделиться своей историей болезни, что Вам помогло при лечении кератопатии.